弁護士法人デイライト法律事務所 パートナー弁護士

妊娠高血圧症候群(にんしんこうけつあつしょうこうぐん)は、産後になっても死亡するリスクがあります。
妊娠高血圧症候群の合併症(脳出血、心筋症など)は産後でも発生し、これによって、お母さんが死亡してしまうことがあるのです。
その上、妊娠高血圧症候群になったお母さんは、出産してからしばらくだけでなく、生涯にわたって、糖尿病、高血圧、心筋梗塞などを起こすリスクが高いことも知られています。
今回の記事では、妊娠高血圧症候群について、産後の死亡率や産後に生じる影響、妊娠高血圧を予防する方法などについてご紹介していきます。
加えて、妊娠高血圧症候群によってご家族を亡くされた場合の対応方法についても、解説してまいります。
ご関心がおありの方は、どうぞご一読ください。
目次
妊娠高血圧症候群は産後に死亡することがある?
産後であっても、妊娠高血圧症候群により死亡することはあります。
基本的には、妊娠高血圧症候群は、出産により改善していくものです。
しかし、特に妊娠高血圧腎症(*)、加重型妊娠高血圧腎症(**)の場合、血管内皮障害による影響が分娩後数日間は残っており、すぐには軽快しません。
そのため、分娩後も、1週間程度は、慎重に経過を観察する必要があります。
妊娠高血圧腎症:以下の①②の両方に当てはまるもの
- ① 妊娠20週以降に初めて高血圧になり、出産後12週までに正常な血圧に戻る。
- ② たんぱく尿、臓器障害など、又は子宮胎盤機能不全のいずれかが認められる。
加重型妊娠高血圧腎症:以下の①②のいずれかに当てはまるもの
- ① 妊娠20週より前(妊娠前を含む)から高血圧があり、妊娠20週以降に妊娠高血圧腎症の症状が発生した。
- ② 妊娠20週より前(妊娠前を含む)から腎臓の病気があってたんぱく尿があったところ、妊娠20週以降に高血圧を発症した。
妊娠高血圧症候群の分類については、以下のページをご覧ください。
それ以降も、血圧が下がらなかったり、妊娠中に生じた合併症の影響があったりすると、産後の死亡につながることがあり得ます。
さらに、長期的にみても、妊娠高血圧症候群になった女性は、心血管系、脳血管障害のリスクが高く、腎障害のリスクも高いため、これらの疾患で後に亡くなることもあり得ます。
参考:「妊娠高血圧症候群の診療指針2021―Best Practice Guid-」(メジカルビュー社・2021年6月30日)|日本妊娠高血圧学会
そのため、妊娠高血圧症候群となった場合は、産後も医師の指示に従って治療を受けること、ひとまず治療が終わった後も年1回健康診断を受けることが大切になります。
妊娠高血圧症候群の産後の死亡率とは?
妊娠高血圧症候群により産後に死亡する割合に関連して、次のような調査結果があります。
日本産婦人科医会に提出された調査票によると、2010年から2015年の間に妊産婦死亡例(277件)のうち、妊娠高血圧症候群が死亡原因となったのは30例だった。
(内訳)
脳実質内出血:22例
くも膜下出血:3例
肝被膜下血腫:2例
周産期心筋症:2例
子癇:1例このうち、分娩後(産後)に発症したのは11例、分娩中に発症したのは12例、分娩前に発症したのは7例だった。
分娩後に発症した事例の原因疾患は、以下のとおりであった。
脳実質内出血:8例
PPCM(周産期心筋症) 1例(周産期は、妊娠22週から子の出生後7日未満の期間)
肝被膜下血腫:2例これらのうち7例は、HELLP症候群(*)の増悪による死亡と考えられる。
*HELLP症候群:溶血・肝酵素上昇・血小板減少を特徴とする症候群。
妊娠高血圧症候群の合併症の一つ。
参考:「妊娠高血圧症候群の診療指針2021―Best Practice Guid-」(メジカルビュー社・2021年6月30日)|日本妊娠高血圧学会
この調査では、妊娠高血圧症候群によって死亡する方のうち、産後に死亡する方の割合は約36%(30例中11例)となっています。
このように、妊娠高血圧症候群になった場合、産後に死亡する例は一定程度あり、出産を終えたからといって決して油断することはできません。
産後に合併症が発生する割合は?
「産婦人科診療ガイドラインー産科編2023」(公益社団法人日本産婦人科学会)にも、妊娠高血圧症候群の合併症が出産から約6~8週間(産褥期)の間に発症する割合について、「HELLP症候群、子癇、脳卒中の各々30%、44%、36%が産褥期発症である」との記載があります(p182)。
ほかにも、出産後4日程度の間は血圧が上昇することが多いとされています。
引用元:「妊娠高血圧症候群の診療指針2021―Best Practice Guid-」(メジカルビュー社・2021年6月30日)|日本妊娠高血圧学会
このように、産後であっても、高血圧に陥り、合併症を起こすことがあります。
そして、こうした合併症によって、産後に死亡してしまう方も実際におられます。
妊娠高血圧症候群の産後の長期的な影響は?
妊娠高血圧症候群になったことによる影響は、上のような合併症だけにとどまりません。
合併症を起こすことがなかったとしても、妊娠高血圧症候群になった女性は、生涯にわたり、以下のような病気になるリスクが高いといわれています。
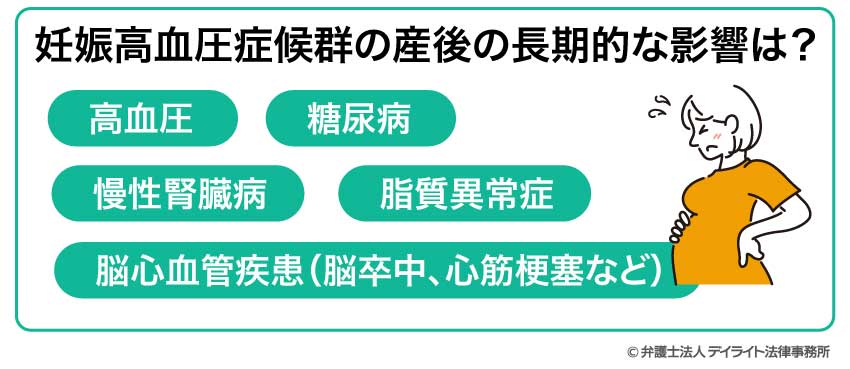
そのため、妊娠高血圧症候群になった場合は、治療が終わった後も、年1回程度の健診を受けることが推奨されています。
それに加え、適切な体重の維持、食事療法、運動療法なども行うよう指導されます。
参考:「妊娠高血圧症候群の診療指針2021―Best Practice Guid-」(メジカルビュー社・2021年6月30日)|日本妊娠高血圧学会
このように、妊娠高血圧症候群になってしまうと、生涯健康上のリスクを抱えていくことになってしまいます。
妊娠高血圧症候群の予防法とは?
上にみたように、妊娠高血圧症候群になってしまうと様々なリスクが生じてきますので、できることなら、妊娠高血圧症候群になることを予防したいところです。
妊娠高血圧症候群にならないようにする予防法としては、妊婦健診を定期的に受けることがとても重要です。
妊婦健診では血圧測定や尿検査も行われますので、妊娠高血圧症候群になりそうな兆候(血圧の上昇、たんぱく尿)があると、すぐに分かります。
妊娠高血圧症候群になりそうな兆候が認められれば、医師は、それ以上症状が進まないよう、必要に応じて薬を出したり、生活に関する指導をしたりしてくれます。
妊婦健診を受けるほかに、妊婦さん自身で気を付けることができる生活上の取り組みとしては、次のようなものが考えられます。
- 体重が増えすぎないようにする
- 塩分過剰にならないようにする
- 疲労をためてしまわないようにする
ただ、妊娠高血圧症候群は原因が分からない疾患なので、こうした生活上の予防法をとったからといって、必ずしも妊娠高血圧症候群にならないわけではありません。
妊娠高血圧症候群を予防するには、できるだけ早期に兆候を発見し、投薬などを行うことが大切になりますので、妊婦健診にはきちんと通うようにしましょう。
妊娠高血圧症候群のリスクが高い場合は医師に伝える
以下のような特徴に当てはまる場合は、妊娠高血圧症候群になるリスクが高くなります。
- 肥満である(BMI25以上)
- 40歳以上又は15歳以下である
- 妊娠前から糖尿病や高血圧の持病を有している
- 妊娠前から腎臓に持病がある
- 家族の中に高血圧・糖尿病の人がいる
- 妊婦の母親が妊娠高血圧症候群になっていた
- 多胎妊娠(双子・三つ子など)である
- 初産婦(はじめての出産)である
- 前回妊娠してから5年以上経過している
- 以前の妊娠時に妊娠高血圧症候群になったことがある など
こうした特徴に当てはまる方は、必ず医師に事情(家族歴、既往歴、持病など)を伝えておきましょう。
そうすれば、医師は、必要に応じて薬を出したり、妊娠高血圧症候群の兆候がないかをより慎重に確認したりしてくれるはずです。
妊娠高血圧症候群の死亡事案の対応法

妊娠高血圧症候群によって妊産婦さんが亡くなってしまうことは、ご家族にとってこの上なく辛いことかと思います。
このような不幸な事態に直面した場合に、「病院に対してどのように対応していけばよいのか」が分からず、当惑される方もおられるかと思います。
そこで、妊娠高血圧症候群により妊産婦さんが亡くなってしまった場合に、残されたご遺族の方は病院とどのように向き合っていけばよいのかについて、概要をご説明していきたいと思います。
なお、医療ミスにあった場合の対応方法については、以下のページでも解説しております。
病院に説明を求める
多くの場合、最初は、病院の担当医に、「何が起こったのか」「なぜ家族は亡くなったのか」「どのような処置を行ったのか」などと説明を求めることになります。
そうすると、ほとんどの場合、病院側は、「どのような経緯で亡くなったのか、病院側はどのような処置をしたのか」について説明します。
担当医と直接話したくない、担当医だけでなく病院全体として説明をしてほしいという場合などは、病院の相談窓口があれば、そこに相談してみましょう。
こうした病院側に説明を求める申入れは、弁護士に依頼し、代わりに行ってもらうこともできます。
特に、医療ミスがあったのではないかという思いがある場合は、病院の説明をより正確に聞き取り、遺族としての疑問点などをより的確に病院側に伝えるためにも、弁護士に依頼し、説明の場に同席してもらうと良いです。
医療過誤の場合は弁護士に相談する
妊娠高血圧症候群で産後に死亡した場合に、ご遺族が、「医療ミスではないのか」と思われることがあります。
具体例
- 妊娠高血圧症候群になる兆候があったのに、適切な薬剤の処方や、食事・運動などに関する指導など、適切な予防措置が講じられなかった。
- 産後、高血圧や合併症に関する管理(血圧測定、血液検査、尿検査など)が必要だったのに、そうした措置が全く行われず、合併症を発症して死亡してしまった
医療ミスがあったかもしれないとの懸念をお持ちの場合は、なるべく早く弁護士に相談し、対応を検討しましょう。
弁護士に相談し、対応を依頼すれば、次のようなサポートを受けることができます。
- 病院からの説明を受ける際に同席してもらえる
- 病院との交渉ややり取りを代わりに行ってもらえる
- カルテの取寄せ、内容の分析を任せられる
- 医療ミスがあったと主張できそうかの見解を示してくれる
- 病院の責任を追及する方法や手順を教えてくれる
- 損害賠償額の目安を示してくれる
- 訴訟を起こす場合にも、そのまま対応してもらえる
- 協力医を探す手伝いをしてもらえる
産後に妊産婦さんが亡くなった場合、赤ちゃんが生まれていれば、ご遺族は、そのお世話などで大変忙しくなります。
そうした状況の中では、ご遺族にかかる負担をできるだけ軽くすることが大切になります。
そのためにも、病院への対応については、専門家である弁護士のサポートを受けることを強くお勧めします。
医療ミスについて弁護士に相談することのメリット、弁護士の選び方については、以下のページでも詳しく解説しています。
医療事故情報センターで弁護士を探すこともできる
医療ミスの問題は、全ての弁護士が取り扱っているわけではありません。
そのため、「医療ミスについて弁護士に相談したい」と思っても、「相談する弁護士を探すこと自体難しい・・・」と思われる方が少なくありません。
そのようにお困りの場合は、医療事故情報センターを活用してみましょう。
医療事故情報センターは、患者側の代理人として活動している全国各地の弁護士によって構成されている団体です。
この医療事故情報センターのHPには、医療ミス問題を取り扱っている全国の弁護士による相談窓口が掲載されています。
この相談窓口に連絡すれば、医療ミスを取り扱っている弁護士に相談することができます(相談の日程は、別途調整することになる場合もあります。)。
また、医療事故情報センターに依頼して、医療ミスに関する相談窓口を掲載した「全国相談窓口一覧表」などを送ってもらうこともできます。
妊娠高血圧症候群についてのQ&A

妊娠高血圧症候群で死亡する原因とは?
 妊娠高血圧症候群で死亡するのは、妊娠高血圧症候群に伴う合併症が原因となります。
妊娠高血圧症候群で死亡するのは、妊娠高血圧症候群に伴う合併症が原因となります。妊娠高血圧症候群になると、脳出血、脳浮腫、心筋症、心不全、腎機能障害、肝機能障害など様々な合併症を起こします。
こうした合併症が、妊産婦さんが死亡してしまう原因となります。
妊娠高血圧症候群の合併症については、以下のページでより詳しく取り上げています。
まとめ
今回の記事では、妊娠高血圧症候群で産後に死亡するケースについて解説しました。
妊娠高血圧症候群になると、出産前だけでなく、産後にも死亡してしまうリスクがあります。
妊娠高血圧症候群になってしまった場合は、産後も、医師の指示に従い、血圧のチェックや各種検査を受け、全身状態を管理してもらうことが重要になります。
妊娠高血圧症候群で妊産婦さんが死亡するケースの中には、医療ミスがある場合もあります。
病院に医療ミスがあったのではないかとの思いがおありの場合は、なるべく早く、医療ミス問題に取り組んでいる弁護士に相談することをおすすめします。
当事務所でも、各種の事件において医療に関わる問題を多数取り扱い、医学的知識を蓄積してきた人身障害部所属の弁護士たちが、医療ミスの問題にお悩みの皆様のご相談をお受けしております。
電話、オンラインによる全国対応も可能です。
妊娠高血圧症候群によって亡くなられたケースをはじめ、医療ミス問題でお困りの方は、ぜひ一度、当事務所までお気軽にご相談ください。




