弁護士法人デイライト法律事務所 パートナー弁護士

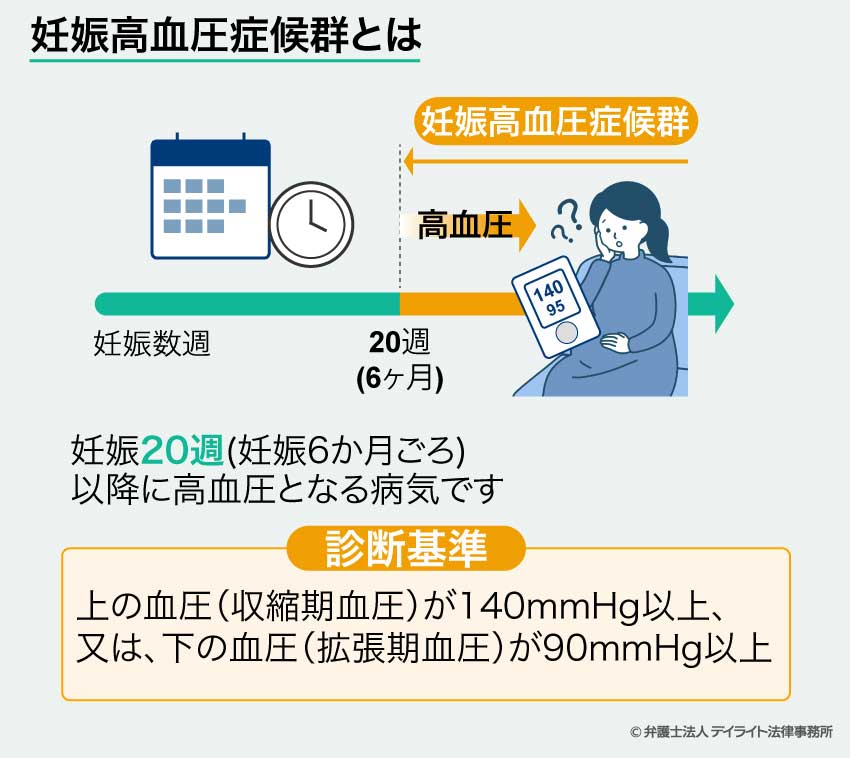
妊娠高血圧症候群は、妊娠20週(妊娠6か月ころ)以降に高血圧となってしまうというものです。
妊娠高血圧症候群になると、母親に、腎臓や肝臓の臓器障害、けいれん発作(子癇(しかん))、脳出血など様々な合併症が起こってきます。
母親だけでなく、胎児にも、妊娠高血圧症候群の影響は及びます。
胎児に生じる影響としては、胎児発育不全、胎児機能不全などがあります。
さらには、常位胎盤早期剥離を起こし、母児ともに命の危険にさらされることもあります。
妊娠高血圧症候群は、早いうちに発見して適切に対処することが重要な疾患です。
早期発見のためにも、妊娠中は、妊婦検診にきちんと通い、妊娠高血圧症候群になっていないか、妊娠高血圧症候群になりそうな兆候はないかなど確認してもらうようにしましょう。
また、仕事の負担軽減が必要な場合は、医師からの指導を伝え、会社に配慮を求めることも必要です。
今回の記事では、妊娠高血圧症候群とはどんな病気か、妊娠高血圧症候群の原因、症状、対処法、予防法などについて解説していきます。
目次
妊娠高血圧症候群とは?
妊娠高血圧症候群はどんな病気?
妊娠高血圧症候群は、妊娠中(妊娠20週(妊娠6か月ころ)以降)に高血圧となる病気です。
妊娠前から高血圧だった場合も、妊娠20週以降にも高血圧となっていれば、妊娠高血圧症候群と診断されます。
高血圧と診断されるのは、上の血圧(収縮期血圧)が140mmHg以上、又は、下の血圧(拡張期血圧)が90mmHg以上となっている方です。
妊娠高血圧症候群になってしまうと、次のような様々な合併症が起こる可能性が出てきます。
- 脳出血
- 子癇(けいれん発作)
- HELLP症候群(肝酵素上昇・溶血・血小板減少があらわれる症候群)
- 腎機能障害・肝機能障害
- 胎児発育不全
- 胎児機能不全
- 常位胎盤早期剝離 など
最悪の場合には、こうした妊娠高血圧症候群が原因の合併症によって、母子ともに死亡してしまうこともあります。
このように、妊娠高血圧症候群は、母親と胎児の命にもかかわる大変危険なものです。
決して、「少し血圧が高いだけ」「出産すれば治るのだから、たった数か月のこと」などと軽く見てはいけません。
妊娠高血圧症候群は、決して侮ることのできない危険なものだということを、ぜひともご理解ください。
妊娠高血圧症候群の種類
妊娠高血圧症候群の種類には、次のようなものがあります。
| 分類 | 内容 |
|---|---|
| 妊娠高血圧(GH) | 以下の2つともに当てはまるもの
|
| 妊娠高血圧腎症(PE) | 以下の2つともに当てはまるもの
|
| 加重型妊娠高血圧腎症(SPE) | 以下のいずれかに当てはまるもの
|
| 高血圧合併妊娠(CH) | 以下の2つともに当てはまるもの
|
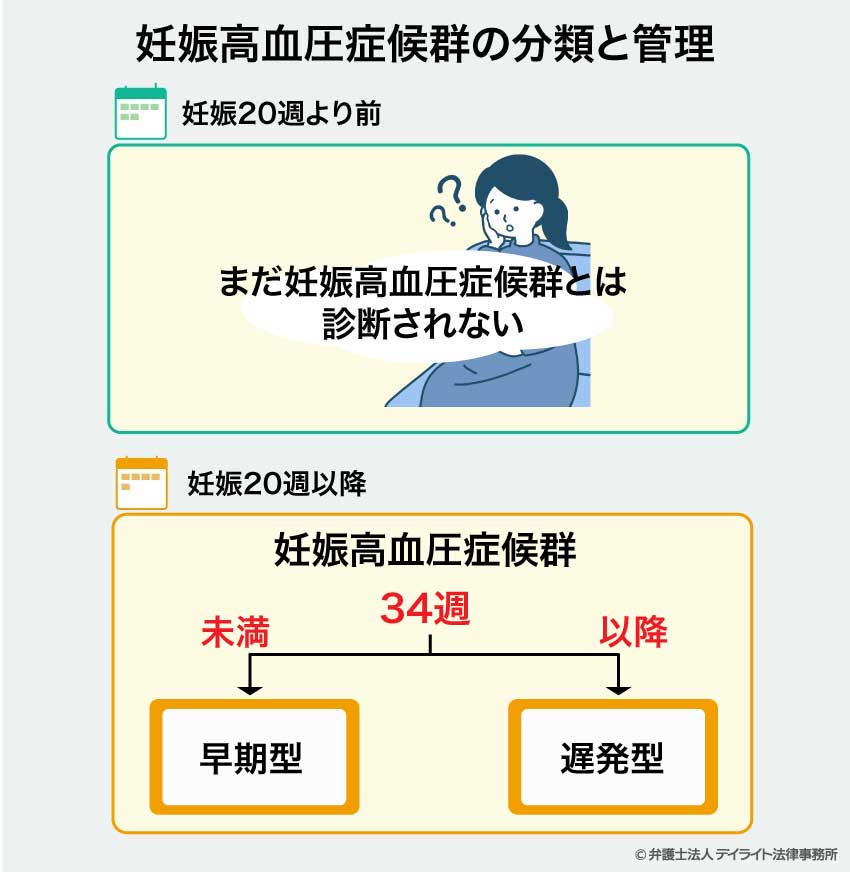
発症時期による分類もある
上でご紹介した分類方法のほかに、以下のように、発症時期によって早発型と遅発型に分ける分類方法もあります。
- 早発型:妊娠34週より前に発症したもの
- 遅発型:妊娠34週より後に発症したもの
これらはどちらも危険なものですが、中でも、早発型の場合は重症化しやすいと言われています。
引用元:妊娠高血圧症候群 |公益社団法人 日本産科婦人科学会
妊娠高血圧症候群はいつ発症する?
妊娠高血圧症候群と診断されるようになるのは、妊娠20週(妊娠6か月ごろ)以降です。
妊娠前又は妊娠20週までに高血圧であった場合は、妊娠20週以降も高血圧が続いたときに、妊娠高血圧症候群と診断されます。
妊娠高血圧症候群の原因とは?
妊娠高血圧症候群になる原因は、未だにはっきりしていません。
ただ、現在のところ、胎児に栄養や酸素を送る胎盤が関わっているようだと考えられています。
妊娠初期に胎盤を上手く形成できず、その後も胎盤が十分に機能しなかった場合、胎児の栄養や酸素が不足します。
そうなると、母体はこの状態を何とか補おうとして、子宮や胎盤への血液量を増やそうとします。
その結果、血圧上昇が引き起こされていると考えられています。
妊娠高血圧症候群になりやすい人の特徴
妊娠高血圧症候群になりやすい人には、次のような特徴があります。
- 肥満である(BMI25以上)
- 40歳以上である
- 15歳以下である
- 妊娠前から糖尿病や高血圧の持病がある
- 妊娠前から腎臓に持病がある
- 家族に高血圧・糖尿病の人がいる
- 妊婦の母親が妊娠高血圧症候群だった
- 双子・三つ子などの多胎妊娠である
- 初産婦(はじめての出産)である
- 前回の妊娠から5年以上経過している
- 以前に妊娠高血圧症候群になったことがある など
ただ、これらの特徴に当てはまる人が全て妊娠高血圧症候群になるわけではありません。
同様に、上に挙げた特徴に当てはまらない人でも、妊娠高血圧症候群になる場合はあります。
どのような状況の方でも、妊娠中は、妊婦検診を定期的に受け、医師の話をよく聞き、健康管理に気を配ることが大切です。
妊娠高血圧症候群になったらどうなる?症状を解説
妊娠高血圧症候群になっても、最初は自覚症状はありません。
そのため、妊娠高血圧症候群になったことは、妊婦検診で、高血圧やたんぱく尿(尿にたんぱくが出ていること)を指摘されて初めてわかることが多いです。
ただ、妊娠高血圧症候群になったことによる合併症が起こってくると、様々な症状が現れてきます。
主な合併症について見ていきましょう。
妊娠高血圧症候群の合併症
妊娠高血圧症候群の合併症には、次のようなものなどがあります。
| 合併症 | 症状例 |
|---|---|
| ① 脳に起こる合併症(脳浮腫、子癇、頭蓋内出血) | 頭痛、意識障害、運動障害、けいれん、視力障害など |
| ② 肺水腫 | 呼吸困難 |
| ③ 腎機能障害 | 尿の量が少なくなる、むくみが出る |
| ④ HELLP症候群 | 上腹部痛、疲労感、吐き気・嘔吐、頭痛、視覚障害、黄疸、出血症状、下痢、風邪のような症状など |
| ⑤ DIC | 出血症状、臓器障害 |
| ⑥ 心不全・心筋症 | 頭痛、呼吸困難、全身のむくみなど |
| ⑦ 子宮・胎盤での合併症(常位胎盤早期剥離、胎児発育不全、胎児機能不全、胎盤機能不全) | 性器出血、おなかの張り、腹痛、胎児の発育の遅れなど |
脳に起こる合併症(脳浮腫、子癇、頭蓋内出血)
脳に生じる合併症として、脳浮腫、子癇(「しかん」。妊娠20週以降に起こるけいれん発作で、てんかんや二次性けいれんが否定されるもの)、頭蓋内出血があります。
こうした合併症によって、頭痛、意識障害、運動障害、けいれん、視力障害などが起こります。
肺水腫
妊娠高血圧症候群の合併症として、肺水腫があります。
肺水腫となると、呼吸困難を起こすことがあります。
腎機能障害
妊娠高血圧症候群に腎機能障害を合併することもあります。
腎機能障害となると、尿の量が少なくなる、むくみが出るといった症状が表れます。
HELLP症候群
HELLP症候群は、溶血、肝酵素上昇、血小板減少の三つの特徴(三徴)を有する症候群のことです。
HELLP症候群となると、主に次のような症状が表れます。
- 上腹部痛
- 疲労感
- 吐き気・嘔吐
上に挙げたもののほかにも、頭痛、視覚障害、黄疸、出血症状、下痢、風邪のような症状などが見られることもあります。
妊婦さんの中には、こうした症状があっても、「風邪や単なる体調不良だろう」と考えて受診しない方がおられます。
しかし、もしHELLP症候群を発症しているのに放置すると、脳卒中、常位胎盤早期剥離、胎児発育不全、早産など様々な合併症を起こすおそれがあります。
妊娠中に体調が悪くなった場合は、早めにかかりつけの産婦人科医に相談するようにしましょう。
DIC
妊娠高血圧症候群の合併症として、DIC(播種性血管内凝固)が起こることがあります。
DICとなると、突然大量に出血してしまいます。
DICを発症した場合、素早く適切に対処しないと、出血や多臓器不全により死亡してしまいます。
心不全・心筋症
妊娠高血圧症候群の合併症には、心不全・心筋症(周産期心筋症)もあります。
これらの合併症になると、頭痛、呼吸困難、全身のむくみなどが発生します。
子宮・胎盤での合併症
妊娠高血圧症候群は、子宮や胎盤にも影響を及ぼします。
子宮や胎盤に起こる合併症には、次のようなものがあります。
| 合併症 | 説明 | 症状・検査など |
|---|---|---|
| 常位胎盤早期剝離 | 胎盤が、妊娠中又は胎児が娩出する前に子宮壁からはがれた(剥離した)状態をいう。 母子双方に重篤な障害をもたらす危険性が高い疾患 |
性器出血 おなかの張り 腹痛など |
| 胎児発育不全 | 胎児の発育が遅れている病態 | 超音波検査で推定胎児体重を算出する 羊水過少の有無を調べる |
| 胎児機能不全 | 胎児の状態を評価する検査において「正常でない所見」がみられ、胎児の健康に問題がある状態(将来問題が生じるかもしれない場合を含む) | 胎児心拍数モニタリングで基線細変動の減少・消失、徐脈などが認められるなど |
| 胎盤機能不全 | 胎盤の機能が悪くなる | 赤ちゃんが低栄養となる、胎児機能不全に陥るなど |
このように、妊娠高血圧症候群は様々な合併症を引き起こします。
これらの合併症により、母親や胎児が重い障害を負ったり、死亡したりすることも、実際にあります。
産後も高血圧が続くことも
妊娠高血圧症候群は、出産して妊娠を終結させれば、多くの場合快方に向かっていきます。
しかし、中には、出産後も高血圧が続く方もおられます。
そうなると、産後であっても、脳出血、全身の臓器障害、腎不全、子癇(けいれん発作)、HELLP症候群などの合併症を引き起こすおそれがあります。
最悪の場合、上のような合併症が原因で、産後にお母さんが亡くなってしまうこともあります。
妊娠中に妊娠高血圧症候群だった場合や、産後も高血圧になっていることを指摘された場合は、医師の指示に従い、継続的に診察や健診を受け、必要に応じて治療を受けることが大切です。
妊娠高血圧症候群の予防法とは?
妊娠高血圧症候群になることを予防するには、妊婦検診を定期的に受け、血圧の推移を確認してもらうことが大切です。
そうしていれば、高血圧になる兆候が見えたとき、早いうちに生活指導や投薬治療を受けることができます。
ほかに、次のような点にも注意するとよいです。
- 体重が増えすぎないように気をつける
- 塩分の取り過ぎに気をつける
- 疲れがたまってしまわないよう休憩・睡眠を十分にとる
妊娠中は、普段とは違う身体の変化が起こることがあることを認識し、健康に気を配るようにしましょう。
妊娠高血圧症候群となったときの対処法

治療の基本は出産すること
妊娠高血圧症候群の治療の基本は、妊娠の終了= 出産です。
出産することによって妊娠した状態を終わらせれば、妊娠高血圧症候群が急速に良くなる場合が多いのです。
妊娠高血圧症候群を発症していると、母児の状態が急激に変化する可能性があるので、早期に分娩する方が良いとされています。
ただ、胎児が未熟な場合は、できる限り妊娠を継続し、胎児が成長するのを待ちます。
胎児が成熟していない状態で出産してしまうと、子どもに様々な合併症が起こる可能性があるためです。
出産を図る時期の目安は、母子の状態に応じ、次のようになっています。
①妊娠37週以降、できるだけ早く出産を図る
妊娠高血圧腎症、加重型妊娠高血圧腎症、重症妊娠高血圧、重症高血圧合併妊娠
②妊娠37週以降妊娠40週0日までには出産を図る
高血圧の程度が重症でない妊娠高血圧・高血圧合併妊娠
③妊娠週数に関係なく妊娠終結(出産等)を図る
著しい母体臓器障害、子宮胎盤機能不全、治療に抵抗する重症高血圧などを認め、母児の生命に危険な状態と考えられた場合
参考:「産婦人科診療ガイドラインー産科編2023」p181~|公益社団法人日本産婦人科学会ほか
妊娠週数に関係なく出産を考慮する具体例は、後のQ&Aの・妊娠高血圧症候群で帝王切開になる基準とは?をご覧ください。
*重症妊娠高血圧症候群:妊娠高血圧症候群のうち、以下のいずれかを満たすもの
①重症高血圧である
(上(収縮期血圧)が160mmHg以上、下(拡張期血圧)が110mmHg以上)
- ② 妊娠高血圧腎症・加重型妊娠高血圧腎症で、母体に臓器障害がある
- ③ 妊娠高血圧腎症・加重型妊娠高血圧腎症で、子宮胎盤機能不全がある
入院になる可能性がある
妊娠高血圧症候群になると、入院して安静にするよう指示されることが多いです。
入院すると、安静にするだけでなく、子癇を予防するための硫酸マグネシウムの投与や血圧を下げる降圧剤の投与などによる治療や、血圧測定・血液検査・尿検査などによる全身状態の管理を行います。
ほかにも、入院中は食事療法が行われます。
食べ過ぎは妊娠高血圧症候群に悪影響を及ぼしますので、病院の指示に従い、食べ過ぎや塩分の過剰摂取をしないようにしていきましょう。
妊娠高血圧症候群の食事
上でも少し触れましたが、妊娠高血圧症候群になった場合には、食事にも気を配る必要があります。
たとえば、塩分については、1日7~8g程度が目安となります。
*妊娠後に初めて高血圧を指摘された場合は、極端な塩分制限(妊娠していない高血圧患者に推奨されている1日6g未満)は推奨されていません。
しかし、妊娠前から高血圧で食事療法を行っている場合は妊娠中も継続した方が良い場合があるなど、個々の方によって状況は異なります。
詳しくは、医師に尋ね、その指示に従ってください。
ほかにも、カロリーやたんぱくについても気を付ける必要があります。
それぞれの方によってどの程度の塩分、カロリー、たんぱく量とした方が良いかは異なるので、詳しくは、かかりつけの医師にお尋ねください。
産後も治療が必要な場合もある
妊娠高血圧症候群の症状は、多くの場合、出産すれば改善していきます。
しかし、中には、出産後も高血圧が続く方もおられます。
また、妊娠中に、妊娠高血圧症候群による合併症を発症してしまった場合は、産後も合併症に対する治療を継続する必要がある場合もあります。
出産後も治療が必要な場合は、きちんと通院を続けることが大切です。
通院を続けていれば、授乳中にも飲める降圧剤を処方してもらうなど、必要に応じて治療を受けることができます。
産後は赤ちゃんのお世話などで大変だとは思いますが、お母さんが元気でいることは、お母さん自身にとっても赤ちゃんにとっても大切なことです。
産後も治療が必要なようであれば、きちんと通院を続けるようにしましょう。
妊娠高血圧症候群の相談窓口
まずはかかりつけの産婦人科医に相談を
妊娠高血圧症候群について分からないこと・不安なことがある場合は、まずはかかりつけの産婦人科医に相談しましょう。
特に、持病や家族歴、前回の妊娠時に妊娠高血圧症候群となったことなどは、今回の妊娠で妊娠高血圧症候群になるリスクを高める事情なので、忘れずに医師に伝えておくことが大切です。
妊婦検診に定期的に通うことが重要
妊娠高血圧症候群は、発症する前に兆候を見つけたり、発症しても早いうちに発見して投薬や生活改善、入院管理などを行ったりすることが非常に大切です。
そのためにも、妊娠中は、妊婦検診にきちんと通い、身体の状態を確認してもらうようにしましょう。
妊娠高血圧症候群の合併症の症状が出たら早期の受診を
次のような症状が見られる場合、妊娠高血圧症候群の合併症が生じている可能性があります。
- 持続的な頭痛
- 意識障害
- 運動障害
- 視力障害・視覚障害(目がチカチカする、見えにくいなど)
- むくみ
- 上腹部痛
- 疲労感
- 吐き気・嘔吐
- 性器出血
- 腹痛
- おなかの張り など
こうした症状がある場合は、早いうちにかかりつけの産婦人科を受診し、状態を見てもらうようにしましょう。
場合によっては、救急車を呼んで救急搬送してもらう必要がある場合もあります。
救急車を呼ぶべきか判断に迷う場合は、救急安心センター事業(#7119)に相談してみてください。
参考:救急安心センター事業(♯7119)ってナニ? | 救急車の適時・適切な利用(適正利用) | 総務省消防庁
職場への相談が必要な場合も
上でみたとおり、妊婦検診に通うことはとても大切なことです。
もし「仕事の都合で妊婦検診に通えない」という場合は、職場に申し出て、妊婦検診に通うための時間を確保できるようにしてもらってください。
妊娠中の女性従業員が妊婦検診を受診するために必要な時間を確保することができるようにすることは、法律によって、会社の義務となっています(男女雇用機会均等法12条)。
ほかにも、妊婦検診で、血圧が上昇しているために、医師から、仕事について次のようにするよう指導を受けることがあります。
- 休業(入院・自宅療養)
- 勤務時間の短縮
- 身体的負担の大きい作業の制限
- ストレス・緊張を多く感じる作業の制限 など
こうした医師の指導があった場合、会社は、女性従業員が指導された事項を守ることができるようにするために、必要な措置を講じる義務があります(男女雇用機会均等法13条)。
妊婦検診で医師から上のような指導を受けた場合には、職場と相談し、必要な措置をとってもらうようにしましょう。
職場に相談する際には、医師に、指導内容を、母性健康管理指導事項連絡カード(母健カード)に記載してもらうように頼むと良いです。
そうすれば、医師から指示された内容を職場に伝えやすくなります。
妊娠中の健康維持は、妊婦さんと赤ちゃんの生涯の健康にかかわる大切なことですので、遠慮することなく、職場に要望を伝えるようにしましょう。
参考:働く女性の母性健康管理措置、母性保護規定について|厚生労働省
参考:母性健康管理指導事項連絡カードの活用方法について|厚生労働省
医療過誤が疑われる場合は弁護士に相談する
妊娠高血圧症候群に関して、医療過誤が疑われる場合があります。
具体例
- 妊娠高血圧症候群の兆候があったのに、投薬や生活指導を受けられず、妊娠高血圧症候群になってしまったのではないか
- 妊娠高血圧症候群になって自宅療養を指示されたが、入院管理にすべきだったのではないか
- 妊娠高血圧症候群で降圧剤を投与したことにより胎児に影響が出たが、これは、病院によって十分に管理が行われなかったせいではないか など
「医療過誤があったのではないか」という思いがある場合は、早いうちに一度、医療過誤問題を扱っている弁護士に相談してみましょう。
医療過誤を扱っている弁護士に相談すれば、次のようなアドバイスをもらうことができます。
- 医療過誤に当たると認められるためには、どのようなことがポイントとなるか
- 医療過誤と認められるかどうかの見通し
- 証拠(カルテ、医療文献等)はどのように集めればよいか
- 病院とはどのように交渉していけばよいのか
- 損害賠償額はどの程度になるのか
- 解決までにどの程度の時間・費用がかかるのか
相談のうえ、弁護士に対応を依頼すると、次のようなサポートを受けられます。
- カルテや医学文献を取り寄せて調査し、医療過誤を主張できるか検討してくれる
- 損害賠償額を具体的に試算してくれる
- 病院との交渉時や病院から説明を聞く際に同席してもらえる
- 病院との交渉窓口になってくれる
- 裁判になった場合にも、そのまま担当してもらえる
- 協力医を探す手伝いをしてくれる
医療過誤について弁護士に相談するメリットについては、以下のページもご覧ください。
妊娠高血圧症候群についてのQ&A

妊娠高血圧症候群は産後に死亡することがありますか?
 妊娠高血圧症候群により、産後に死亡することはあり得ます。
妊娠高血圧症候群により、産後に死亡することはあり得ます。基本的には、妊娠高血圧症候群は出産により改善に向かうのですが、産後すぐには、むしろ血圧が上がってしまうこともあります。
これにより、様々な合併症を発症し、最悪の場合母親が死亡してしまうこともあります。
実際、HELLP症候群、子癇、脳卒中の30%~45%程度は、産後に発症するとされています。
参考:「産婦人科診療ガイドラインー産科編2023」|公益社団法人日本産婦人科学会ほか
さらに、産後しばらく経った後でも、人によっては高血圧が続いてしまう場合があります。
この高血圧を放置してしまうと、臓器障害などの合併症につながり、最悪の場合には命を落とすことにつながるおそれもあります。
ほかにも、妊娠中の妊娠高血圧症候群によって臓器障害を起こしていた場合、その影響で産後に死亡してしまうこともあり得ます。
医師の指示があれば、産後であっても、きちんと通院を続け、診察や治療を受けることが大切です。

妊娠血圧症候群で入院するのは臨月ですか?
 妊娠高血圧症候群の場合、臨月より前でも入院することになる場合があります。
妊娠高血圧症候群の場合、臨月より前でも入院することになる場合があります。重症妊娠高血圧、重症高血圧合併妊娠となると、原則として入院となります。
ほかにも、妊娠高血圧腎症、加重型妊娠高血圧腎症に当たる場合には、原則として入院管理が行われます。
一方で、妊娠高血圧又は高血圧合併妊娠で、重症高血圧(上の血圧(収縮期血圧)が160mmHg以上又は下の血圧(拡張期血圧)が110mmHg以上)にはなっていない場合には、外来通院となることもあります。
参考:「産婦人科診療ガイドラインー産科編2023」|公益社団法人日本産婦人科学会ほか

妊娠高血圧症候群で帝王切開になる基準とは?
 妊娠高血圧症候群の妊婦さんやその胎児に「出産(分娩)を考慮する所見」などがある場合は、妊娠週数にかかわらず、基本的に出産させることになります。
妊娠高血圧症候群の妊婦さんやその胎児に「出産(分娩)を考慮する所見」などがある場合は、妊娠週数にかかわらず、基本的に出産させることになります。出産を考慮する所見の例
- 降圧薬に抵抗性の重症高血圧
- 進行性の母体臓器障害
- 胎児機能不全 など
ほかにも、以下のように、時期と症状に応じて、自然に陣痛がくるのを待たず、出産を計画することがあります。
- 妊娠高血圧腎症、加重型妊娠高血圧腎症、重症妊娠高血圧、重症高血圧合併妊娠の場合、妊娠37週以降であればできるだけ早く出産を図る
- 重症高血圧でない妊娠高血圧・高血圧合併妊娠の場合、妊娠37週以降妊娠40週0日までに出産を図る
出産の方法には、薬を用いて陣痛を誘発する方法(分娩誘発)と帝王切開があります。
どちらの方法をとるかは、母児の状態や緊急度、施設の医療体制に応じて、個々のケースごとに判断することになります。
妊娠高血圧症候群だからといって、必ず帝王切開になるわけではありません。
参考:「産婦人科診療ガイドラインー産科編2023」|公益社団法人日本産婦人科学会ほか
まとめ
今回は、妊娠高血圧症候群について解説しました。
妊娠高血圧症候群になると、母子ともに危険な状態になる可能性があります。
妊娠高血圧症候群を発症しないためには、妊婦検診に定期的に通い、医師のアドバイスに従って生活上の注意(食事、運動、仕事の制限など)を守ることが大切です。
職場に仕事の負担軽減をしてもらう必要がある場合には、医師の指示を記載してもらった母健カードを渡すなどして、職場と相談してみましょう。
もし、妊娠高血圧症候群になった方で、「医療過誤があったのではないか」とのお悩みがある場合には、早いうちに一度、医療過誤問題に取り組んでいる弁護士にご相談ください。
当事務所でも、各種の事件において医療に関わる問題を多数取り扱い、医学的知識を蓄積してきた人身障害部所属の弁護士たちが、医療過誤問題にお悩みの皆様のご相談をお受けしております。
電話、オンラインによる全国対応も可能です。
妊娠高血圧症候群に関するケースをはじめ、医療過誤問題でお困りの方は、ぜひ一度、当事務所までお気軽にご相談ください。



